弁膜症
Valve Disease
弁膜症とは?
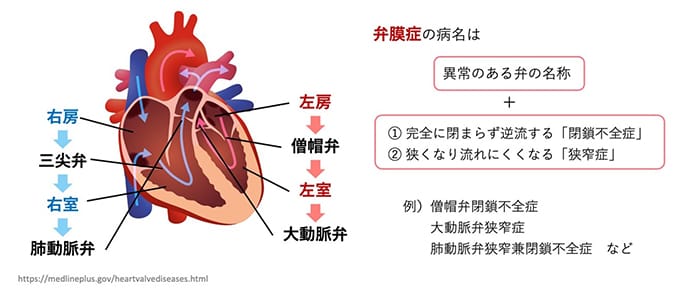
心臓には4つの部屋(心房・心室)があり、4つそれぞれの出口には、一度次の部屋に押し出された血液が戻ってこないようにするための、一方通行の4つの弁があります(下図)。この弁の働きによって、心臓は効率良く血液を送り出すことができます。
しかし弁が壊れて、完全に弁が閉まらなくなったり、弁が固く動かなくなってしまうことで、心臓が効率良く血液を送り出せなくなり、さまざまな症状がでるようになります。弁が壊れて、効率良く血液を送り出せなくなる病気が「弁膜症」です。
弁膜症は、①弁が完全に閉まらなくなり、一度送り出した血液が逆流してしまう「閉鎖不全症」と、②弁が固くなって開きが悪くなったり、間口が狭くなって血流が流れにくくなる「狭窄症」があります(両方が併発することもあります)。弁膜症の病名は、「異常のある弁」と①と②のタイプを組み合わせて、例えば、僧帽弁に①逆流が起きていれば「僧帽弁閉鎖不全症」、大動脈弁が②狭くなっていれば「大動脈弁狭窄症」、肺動脈弁に①と②が両方起きていれば「肺動脈弁狭窄兼閉鎖不全症」のようになります。
大動脈弁狭窄症に対する経カテーテル的大動脈弁植え込み術(TAVI)
および、僧帽弁閉鎖不全症に対する経皮的僧帽弁クリップ術(MitraClip)
隣接したもう一つの大学病院である横浜市立大学附属市民総合医療センターで、大動脈弁狭窄症に対する経カテーテル的大動脈弁植え込み術(TAVI)や僧帽弁閉鎖不全症に対する経皮的僧帽弁クリップ術(MitraClip)が開始された事をうけ、2病院間の連携を強化し手術困難な症例に対する低侵襲な治療も実践しています。
弁膜症の手術について
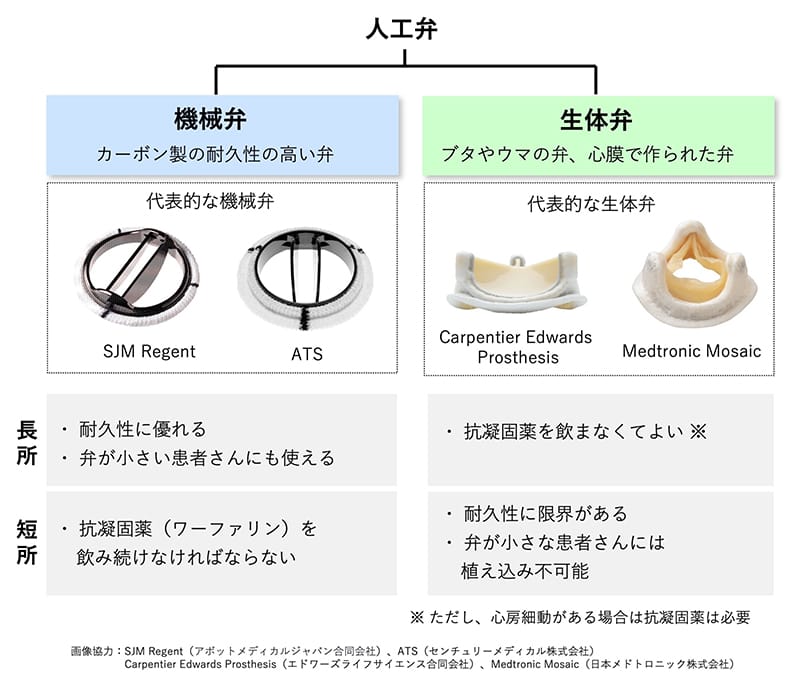
間口が狭くなった「狭窄症」の場合は、「人工弁」に取り替える手術を行うことが主流です。人工弁は下の図のとおり「生体弁」と「機械弁」の2種類があり、どちらもメリット、デメリットがあります。どちらの弁を選択するかは、医学的な判断も踏まえてどちらがよいかをご提案し、十分にご相談した上で決めるようにしています。また、大動脈弁狭窄症の場合は、前述のとおりカテーテルで弁置換を行う経カテーテル的大動脈弁植え込み術(TAVI)という選択もあります。循環器内科と十分に検討して、患者さんにとって最適な治療をご提案するようにしています。
弁が完全に閉まらなくなって血液が逆流する「閉鎖不全」の場合は、弁尖の形態変化をよく検査した上で患者さんご自身の弁を温存する「弁形成術」を積極的に考慮します。僧帽弁閉鎖不全症に対する術式の大半は弁形成術での対応が可能で、一部弁尖の破壊が著しい症例や感染性心内膜炎により弁尖が侵食されたことで逆流が生じている、などの特殊な状況では、弁置換術を考慮します。大動脈弁逆流症については弁置換術を選択する症例が大半ですが、一定の条件が満たされた症例においては自己弁温存手術も選択肢として考慮します。
弁膜症関連の不整脈(心房細動など)については、不整脈手術や左心耳切除/閉鎖を併せて施行し、手術後の脳血管関連イベントの予防とします。この処置の追加により、脳梗塞に対する抗凝固薬(いわゆる「血液サラサラの薬」)への依存度を低くすることが可能となります。また手術の後は、積極的に痛みの軽減を行い、理学療法士が個々の患者さんに合わせてリハビリをサポートし、早期退院、早期社会復帰を目指します。